История первой в мире вакцины от рака
Разработка вакцины против рака была профинансирована общественными организациями на двух континентах, объединила три университета, и Национальный институт Соединённых Штатов по изучению рака
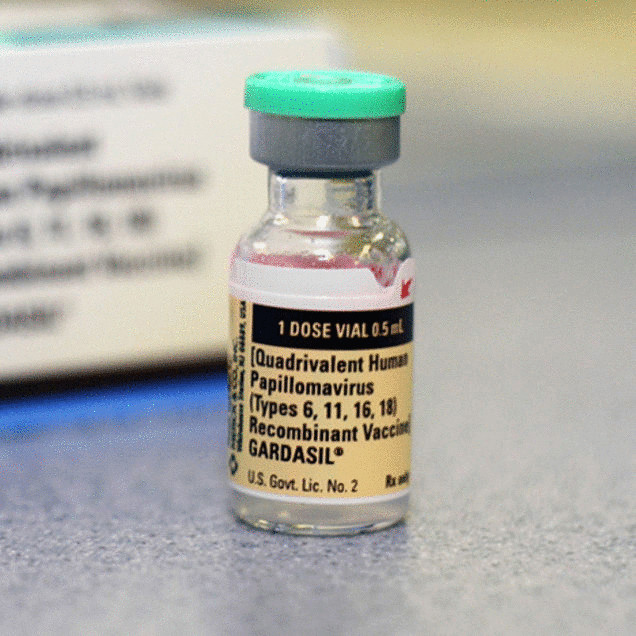
Первая в мире вакцина от рака была изобретена отнюдь не фармацевтической компанией. Её разработка была профинансирована общественными организациями на двух континентах, объединила три университета, и Национальный институт Соединённых Штатов по изучению рака. Эта вакцина предотвращает инфицирование папилломавирусом человека (HPV), заболеванием которое может привести к смертельному раку шейки матки. HPV передаётся половым путём, и 80% мужчин и женщин заражаются им в течение своей жизни. Но благодаря новой вакцине это положение может навсегда измениться.
Как работает вакцина против HPV
Вакцина против HPV основана на действии вирусоподобных частиц (VLP). Эти частицы в HPV вакцине имеют такую же внешнюю белковую оболочку (L1), что и человеческий папилломавирус, но не содержат генетический материал, необходимый для инфицирования человека. Вот эта белковая оболочка и является ключом к механизму работы вакцины. Благодаря оболочке, частицы могут имитировать конструкцию HPV, и это структурное сходство позволяет компонентам вакцины индуцировать ответную реакцию иммунной системы, не подвергая человека риску заражения. Это не стерилизованная и не мёртвая культура вируса, как например в случае вакцины гриппа – это не вирус вообще.
3 школы, 4 исследовательские группы, и по меньшей мере 4 патента
Создание HPV вакцины потребовало двух десятилетий работы. Исследователи из Джорджтаунского университета получили доминантный патент на HPV вакцину за свои первоначальные исследования в этой области, однако команда университета никогда не работала с вирусоподобными частицами. Исследования группы Джорджтаунского университета показали, что нативная структура (естественная форма) белковой оболочки L1 необходима для формирования вирусоподобных частиц.
Патентное бюро США также рассмотрело патентные заявки от Национального института Соединённых Штатов по изучению рака, Университета Квинслэнда, и Университета Рочестера. Исследователи из Университета Квинслэнда опубликовали данные о двух различных типах белковых оболочек, L1 и L2, и отметили, что эти оболочки позволяют ассемблировать вирусоподобные частицы , но полученные таким образом частицы были мелкими, и некорректно организованными. Это исследование предвосхитило публикацию Джорджтаунского университета и привнесло некоторую путаницу в установление права доминантного патента.
Исследователи Национального института Соединённых Штатов по изучению рака были первыми, кто сумел создать активную вирусоподобную частицу, которая смогла индуцировать иммунную реакцию в опытах с животными. Исследователи института также определили, что другие команды использовали мутантную форму HPV L1 капсида (внешняя белковая оболочка вируса; прим. mixednews), что вызывало небольшие изменения в способе, которым формировались частицы, и таким образом учёные смогли улучшить данный процесс.
Команда Университета Рочестера была инициатором первых исследований, которые сумели запустить иммунную реакцию у человека. Команду Университета Квинслэнда возглавлял доктор Ян Фрэйзер из Австралии, и они продали частичные патенты на свои открытия концерну «Merck» и австралийской компании «CSL Limited» чтобы иметь возможность финансировать дальнейшие исследования и клинические испытания. Команды из университетов Джорджтауна и Рочестера финансировались грантами Национального института по изучению рака.
Возможно, эти четыре группы и не работали в тандеме, однако их работа (и некоторая возможная академическая конкуренция) совместно с общественным финансированием, позволило быстро и эффективно открыть и оптимизировать вирусоподобные частицы, поскольку большая часть ключевых открытий, которые привели к созданию вакцины, была сделана в промежутке между 1991 и 1993 годами.
Две версии вакцины против рака
Вакцина «Cervarix», произведённая компанией «GlaxosmithKline» и сертифицированная к использованию в Соединённых Штатах в 2009 году, после нескольких лет применения в других частях света, защищает только от штаммов HPV-16 и HPV-18, и не защищает от генитальных бородавок. Несмотря на недостаток защиты от подобных физических атрибутов заболеваний, передающихся половым путём, одно из недавних исследований Института рака показало, что двух из необходимых трёх инъекций «Cervarix» может быть достаточно для создания защиты. Это достаточно важное открытие, поскольку третья доза вакцины должна приниматься шесть месяцев спустя после начальной инъекции, и с большой вероятностью будет просто пропущена пациентом. Вдобавок ко всему, «Cervarix» показал свою эффективность на протяжении семи лет после вакцинации.
Аргументы против HPV вакцины
Предложения о вакцинации мальчиков и молодых мужчин против HPV были встречены противоречиво. Доктор Уильям Шаффнер, председатель Департамента превентивной медицины в Вандербильтском университете медицины, недавно выразил свою поддержку применению вакцины мальчиками и молодыми мужчинами, особо подчеркнув, как далеко продвинулось первоначальное исследование:
Боже, это же рак […] Вакцина против рака была мечтой нашей юности.
Вы можете не любить уколы, но трудно выдвинуть аргументы против вакцинации от папилломавируса. Это не стерилизованная и не мёртвая культура вируса – в вакцине вообще отсутствует генетический материал. HPV вакцина это прекрасный пример того, как общественное финансирование и усилия нескольких университетов создают мощный исследовательский тандем, в процессе спасая многие человеческие жизни.
источник:mixednews.ru
Источник: https://econet.ua/
Понравилась статья? Напишите свое мнение в комментариях.Подпишитесь на наш ФБ: , чтобы видеть ЛУЧШИЕ материалы у себя в ленте!

Добавить комментарий